Hastalıkların teşhisinde bazen vücudumuzun verdiği küçük ipuçlarını takip etmek gerekir. Kan tahlilleri, görüntüleme yöntemleri (röntgen, ultrason, manyetik rezonans gibi) veya çeşitli testler bu ipuçlarını yakalamamızı sağlasa da bazen kesin tanıya ulaşmak için “doğrudan kanıt” aramak gerekir. İşte biyopsi, vücudumuzun iç dünyasını doğrudan incelememize olanak tanıyan, tıpkı bir dedektifin olay yerinden örnek toplaması gibi çalışan, çok değerli bir yöntemdir. Basitçe ifade etmek gerekirse; biyopsi, şüpheli görülen doku veya hücrelerin ufak bir parçasının alınarak laboratuvar ortamında mikroskop altında incelenmesidir. Bu sayede dokudaki değişimler, kanser hücreleri, enfeksiyon izleri veya iltihabi durumlar doğrudan gözlemlenebilir ve kesin tanı konulabilir. Bir başka deyişle, hastalığın ne olduğu ve neye benzediği net olarak ortaya çıkar. Biyopsi işlemi genellikle steril bir ortamda ve bazen görüntüleme kılavuzluğunda yapılır; ince iğneler, özel aletler veya cerrahi yöntemlerle ufak bir doku alınır. Ardından bu örnek özel koruyucu çözeltilerde laboratuvara gönderilir. Orada özel boyalarla işlenir, kesitlere ayrılır ve mikroskop altında incelenerek patolojik bulgular rapor edilir. Biyopsi çoğunlukla korkulan bir işlem gibi görünse de modern tıbbın sunduğu güvenlik önlemleri sayesinde genellikle kısa süren ve güvenli bir yaklaşımdır.
Biyopsi Nedir ve Neden Önemlidir?
Vücudumuzda bazen kendini “farklı” hissettiren kitleler, şişlikler veya beklenmedik belirtiler ortaya çıkabilir. Bu durumlarda doktorlar önce çeşitli testler ve görüntüleme yöntemleriyle genel bir fikir edinmeye çalışırlar. Ancak kimi zaman, saptanan değişikliğin tam olarak ne olduğunu anlayabilmek için doğrudan bir “örnekleme” yapmak gerekir. Biyopsi, tam da bu amaçla uygulanır; şüpheli veya anormal görünen dokudan küçük bir parça almak ve o parçayı mikroskop altında ayrıntılı biçimde incelemek için yapılan bir işlemdir.
Biyopsinin tıpta bu kadar önemli olmasının temel sebeplerinden biri, sunduğu “kesin” kanıt niteliğidir. Örneğin bir tümör ya da kitle görüntülemelerde “kanser olabilir” şeklinde gözükebilir ancak gerçek anlamda o dokunun kanser hücresi taşıyıp taşımadığını teyit etmenin yolu, biyopsi ile alınan örneğin patolojik incelemesidir. Bu durum özellikle onkolojide (kanserle ilgili tıp dalı) kritik bir role sahiptir. Dokuların hücresel yapısı, genetik özellikleri, yayılım derecesi ve daha birçok detay, biyopsi örnekleri sayesinde anlaşılır.
Bunun yanında sadece kanser teşhisi için değil enfeksiyon hastalıkları, karaciğer ve böbrek gibi organların iltihabi veya metabolik hastalıkları, deri hastalıkları, romatolojik ve otoimmün süreçler gibi pek çok alanda da biyopsinin rolü büyüktür. Örneğin karaciğer enzimleri yüksek seyreden ancak tam tanı konulamayan bir hastada, biyopsi ile karaciğerden alınan küçük bir parçanın incelenmesi, siroz, hepatit veya otoimmün karaciğer hastalığı gibi durumları netleştirebilir.
Tıbbi Koşulları Teşhis Etmek İçin Biyopsi Nasıl Yapılır?
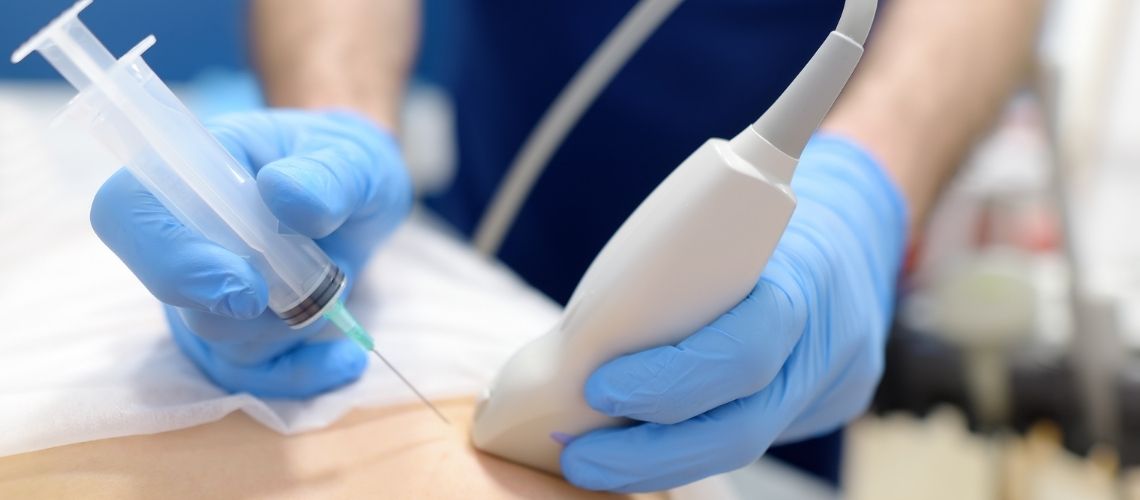
Biyopsi, genellikle hastanın ilgili bölgesindeki anormal değişiklikleri (kitle, yara, lezyon vb.) hedef alır. Bu amaçla, işlem öncesinde sıklıkla ultrason, MR (manyetik rezonans) veya BT (bilgisayarlı tomografi) gibi görüntüleme yöntemleri kullanılarak şüpheli bölgenin yeri netleştirilir. Tıpkı haritada bir define arayan kişinin önce konum tespit etmesi gibi, hekimler de görüntüleme yöntemleriyle hedef dokuyu belirler. Daha sonra, uygun biyopsi tekniği seçilerek (ince iğne aspirasyonu, kalın iğne biyopsisi, endoskopik biyopsi, cerrahi biyopsi vb.) o bölgeden doku veya hücre örneği alınır.
İşlemin Temel Aşamaları
- Hastanın Hazırlanması ve Bilgilendirilmesi: Biyopsi yapılacak kişi, öncelikle işlem hakkında bilgilendirilir. Gerekiyorsa kan tahlilleri, pıhtılaşma testleri yapılır, kan sulandırıcı ilaçlar alınacaksa kesilip kesilmeyeceğine karar verilir. Daha sonra hasta uygun pozisyona alınır ve işlem bölgesi (örneğin memede bir kitle biyopsisi yapılacaksa) steril şekilde temizlenir.
- Anestezi Uygulaması: Biyopsi yapılacak dokunun derinliğine ve hastanın konfor ihtiyacına göre lokal veya genel anestezi uygulanabilir. Deriye yapılacak küçük bir enjeksiyonla o bölge uyuşturulur. Bazı durumlarda, özellikle daha büyük ya da derin dokular söz konusu olduğunda, sedasyon veya genel anestezi tercih edilebilir.
- Örnek Alınması: Seçilen biyopsi yöntemi ile ilgili bölgeden örnek toplanır. Örneğin ince iğne aspirasyon biyopsisinde (FNA) 22-25 G kalınlığında ince bir iğne kullanılarak hücreler ve bazen sıvı materyal çekilir. Core iğne biyopsisinde (kalın iğne biyopsisi) daha kalın bir iğne dokudan küçük bir “silindir” şeklinde parça çıkarır. Cerrahi biyopside ise küçük bir kesi (insizyon) yapılarak şüpheli bölgeden parça alınır veya tüm kitle çıkartılır (eksizyon).
- Örneğin Korunması: Alınan doku veya hücreler, uygun koruyucu solüsyonlarda veya steril kaplarda saklanır. Genellikle dokular formol ya da formalin adı verilen kimyasal çözeltiye konur. Eğer genetik veya moleküler test yapılacaksa, dokunun bir kısmı dondurularak da saklanabilir.
- Laboratuvara Gönderilmesi: Toplanan örnek, patoloji laboratuvarına ulaşır. Burada özel doku takip cihazları, kimyasallar ve mikrotom gibi aletler yardımıyla incelenmeye hazır hale getirilir.
- Analiz ve Raporlama: Patologlar (dokuları mikroskop altında inceleyen uzmanlar), örnekleri ayrıntılı biçimde değerlendirir. Hücre yapısı, dokunun düzeni, olası kanser hücreleri veya enfeksiyon bulguları tespit edilir. Ardından hastanın hekimine detaylı bir rapor sunulur.
Biyopsi Prosedürlerinin Farklı Türleri Nelerdir?
Her hastalığın, her organın ve her anatomik bölgenin kendine özgü yapısı olduğu için, biyopsi işlemi de farklı yöntemlerle gerçekleştirilebilir. Tıpta “tek tip biyopsi” yaklaşımı yoktur; aksine birçok farklı teknik kullanılır. Bu çeşitlilik, doğru yerden doğru miktarda doku alınmasını ve işlemin en az rahatsızlıkla tamamlanmasını amaçlar.
- İnce İğne Aspirasyonu (FNA) Biyopsisi:
Çok ince bir iğne yardımıyla, şüpheli bölgeden hücreler ve bazen de sıvı çekmek için kullanılır. Özellikle tiroit, lenf nodları ve bazı yüzeysel kitlerde sıkça tercih edilir. Avantajı, hızlı ve minimal invaziv olmasıdır. Dezavantajı ise bazı durumlarda yeterli doku alınamama riski taşımasıdır.
- Kalın İğne (Core) Biyopsisi:
İnce iğneye göre biraz daha geniş bir iğne kullanılarak doku silindiri şeklinde örnek alınır. Özellikle meme, prostat ve karaciğer gibi organlar için sıkça başvurulan bir yöntemdir. FNA’ya kıyasla, hücresel detaylar yanında doku mimarisi de incelenebildiği için tanı doğruluğu genellikle daha yüksektir.
- Endoskopik Biyopsi:
Sindirim sistemi gibi vücudun iç kısımlarındaki organlar veya boşluklar için endoskopi kullanılır. Mide, bağırsak, bronşlar (akciğer) gibi alanlara endoskopik cihazla girilir ve ucundaki küçük pens veya iğne benzeri aparatla biyopsi yapılır. Örneğin gastroskopi sırasında midedeki bir yaradan, kolonoskopi sırasında ise kalın bağırsaktaki şüpheli bir polipten örnek alınabilir.
- Cerrahi Biyopsi:
Açık veya laparoskopik cerrahi yöntemlerle yapılan biyopsi türüdür. Eğer kitle büyükse veya diğer biyopsi yöntemleriyle ulaşılamaz durumdaysa, cerrahi müdahale ile o bölgeden bir parça (insizyonel biyopsi) veya tamamı (eksizyonel biyopsi) çıkarılır. Bu yaklaşım kapsamlı örnek alınması ve hatta gerekirse aynı seansta hastalıklı dokunun tamamen çıkarılabilmesi bakımından önemlidir.
- Deri Biyopsileri (Shave, Punch, Eksizyon):
Cilt lezyonlarında kullanılan farklı teknikleri içerir. “Shave” biyopsi, sadece cildin yüzeysel kısmının tıraşlanması gibidir. “Punch” biyopsi, dairesel bir aletle cildin daha derin tabakalarına kadar sütun şeklinde parça alınmasını sağlar. “Eksizyonel” biyopside ise şüpheli cilt lezyonunun tamamı cerrahi kesiyle alınır.
- Kemik İliği Biyopsisi:
Özellikle kan hastalıkları ve bazı enfeksiyonların değerlendirilmesinde kullanılır. Kalça kemiği gibi kemiklerden özel bir iğne yardımıyla sıvı (aspirat) ya da küçük bir kemik iliği silindiri alınır. Lösemi, lenfoma ve diğer kan hastalıklarının tanısı bu şekilde kesinleştirilir.
- Perioperatif Biyopsi (Frozen Section):
Ameliyat sırasında, anında tanıya ihtiyaç duyulursa “frozen section” yöntemiyle doku anlık olarak dondurulur ve mikroskop altında değerlendirilir. Böylece cerrah, ameliyat esnasında hangi dokunun çıkarılacağına dair hızlı karar verebilir.
Biyopsi Öncesi Hekimler Hastaları Nasıl Hazırlar?
Biyopsi, her ne kadar sık yapılan bir işlem olsa da hastalar için yeni ve bazen kaygı verici olabilir. Bu nedenle hastanın doğru şekilde hazırlanması, hem işlemin başarısı hem de kişinin konforu için önemlidir.
Bilgilendirme ve Onam Alınması:
Hastaya, biyopsinin neden gerekli olduğu, işlemin nasıl gerçekleştirileceği, olası riskleri ve elde edilecek faydalar anlatılır. Böylece hasta bilinçli bir şekilde onam vererek sürece katılır. Bir yolculuğa çıkmadan önce rotayı bilmek nasıl rahatlatıcıysa, biyopsi de öyledir; neyle karşılaşacağınızı bilmek, kaygıları büyük ölçüde azaltır.
- Kan Testleri ve Hazırlıklar:
Pek çok biyopside kanama riskini en aza indirmek için hastanın kan değerleri kontrol edilir. Kan sulandırıcı ilaçlar alınıyorsa, hekimin kararıyla birkaç gün önceden kesilmesi gerekebilir. Ayrıca pıhtılaşma bozukluğu gibi hastalık öyküsü olan kişilerde ek önlemler alınır.
- Yeme-İçme Kısıtlaması:
Genel anestezi veya sedasyon gerektiren işlemlerde, genellikle 6-8 saat önceden aç kalmak istenir. Lokal anestezi altında yapılan basit işlemlerde ise uzun süreli açlık şart olmayabilir.
- Rahat Giyim ve Kişisel Eşyalar:
Özellikle meme veya cilt biyopsilerinde rahat, kolay çıkarılabilir giysiler tercih edilir. Bazı işlemler için hasta önlük giydirilmesi gerekebilir. Değerli takıların evde bırakılması önerilir.
- Refakatçi veya Ulaşım Planı:
Hastanın, işlem sonrası sedasyon almışsa araba kullanmaması, kendisini yoracak faaliyetlerden kaçınması önerilir. Bu nedenle bir refakatçinin yardımcı olması veya toplu taşıma kullanılması iyi bir tercih olabilir.
- İşlem Öncesi Görüntüleme ve İşaretleme:
Bazı biyopsiler, özellikle küçük lezyonlarda, ultrason veya mamografi eşliğinde “tel ile işaretleme” gibi yöntemlerle yapılır. Böylece doku örneği tam da istenen bölgeden alınır.
İnce İğne Aspirasyonu (FNA) Biyopsisi Sırasında Ne Olur?
İnce iğne aspirasyonu (FNA) biyopsisi, biyopsi yöntemleri arasında en minimal invaziv ve hızlı sonuç alınabilen işlemlerden biridir. Genellikle yüzeyel kitlelerin veya tiroit bezi ve lenf nodları gibi organların değerlendirilmesinde kullanılır. Örneğin boyunda fark edilen bir lenf bezinin büyümesi veya tiroitteki bir nodül, FNA ile kolayca örneklenebilir.
- Uygun Pozisyonun Verilmesi:
İşlemden önce hasta rahat bir şekilde uzanır veya oturtulur. Örneğin tiroit biyopsisi için genellikle hasta sırtüstü yatar, boynu hafif geriye doğru uzatılır.
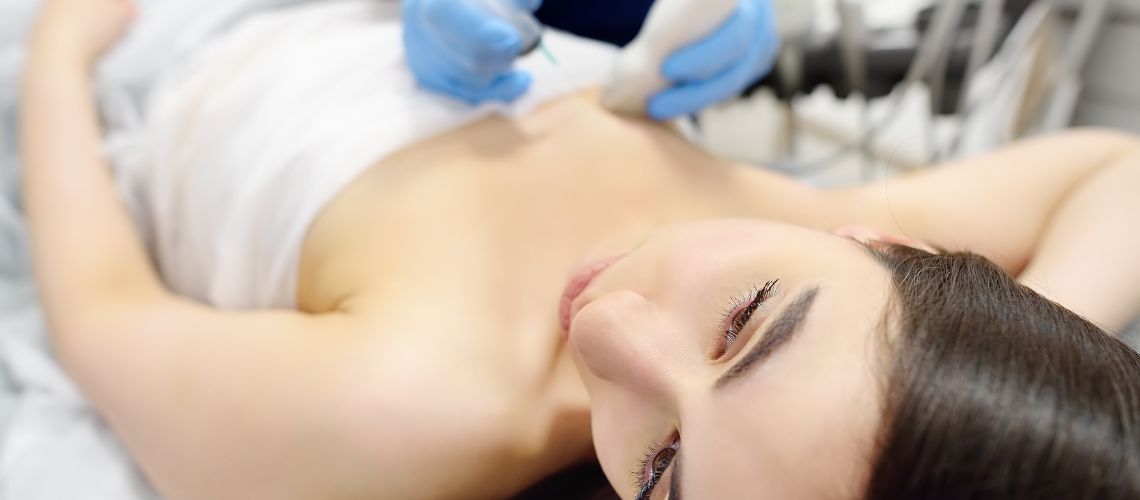
- Bölgenin Dezenfeksiyonu ve Gerekirse Lokal Anestezi:
FNA’da iğne oldukça ince olduğu için bazı vakalarda lokal anesteziye bile gerek duyulmayabilir. Yine de hasta konforu öncelik olduğundan, gerekli görülürse bölge lokal anestezik ile uyuşturulur.
- İğnenin Yönlendirilmesi ve Örnek Alma:
İğne, ultrason gibi bir görüntüleme yöntemi rehberliğinde veya elle muayene ile hissedilen kitleye direkt olarak yönlendirilir. Ardından bir şırınga yardımıyla hafif vakum uygulanarak hücreler, sıvı veya doku parçacıkları çekilir. Bu aşamada, sanki bir balondan hava çeker gibi örnek toplanır. Kitle içinde iğne çok kısa sürelerle ileri-geri hareket ettirilerek hücrelerin iğne içine dolması sağlanır.
- Örneğin Slaytlara Aktarılması ve Sabitlenmesi:
Elde edilen materyal, cam lam (mikroskop lamı) üzerine damlatılıp ince bir tabaka halinde yayılır. Ardından hemen sabitlenir veya kurutulur. Eğer inceleme sırasında ek örnek gerekirse, iğne tekrar kitleye yönlendirilip ek aspirasyon yapılabilir.
- İşlem Süresi ve Sonrası:
FNA çoğu zaman 10-15 dakika içinde tamamlanır. Sonrasında hasta bir süre dinlendirilir, biyopsi yapılan bölgeye küçük bir pansuman uygulanır. Genellikle ciddi bir ağrı ya da uzun süreli istirahat ihtiyacı olmaz. Nadiren hafif morarma veya hassasiyet görülebilir.
Cerrahi Biyopsi İşleminde Hangi Adımlar Uygulanır?
Bazı durumlarda, yüzeysel veya iğne yöntemiyle yeterli sonuç alınamayacak kadar derinde bulunan ya da karmaşık yapıya sahip lezyonlar söz konusu olabilir. Böyle durumlarda cerrahi biyopsi devreye girer. Bu işlem, klasik açık cerrahi yöntemlerle veya laparoskopik (kapalı) tekniklerle yapılabilir. Amaç şüpheli dokudan daha büyük ve daha kapsamlı bir örnek alarak tanıyı kesinleştirmektir.
- Anestezi ve Hazırlık:
Cerrahi biyopsi, işlemin büyüklüğüne göre lokal, bölgesel veya genel anestezi altında yapılabilir. Küçük cilt lezyonları için lokal anestezi yeterliyken, derin organlar için genel anestezi tercih edilir. Operasyon öncesi kan değerleri, kalp-dolaşım durumu değerlendirilir. Gerekirse anestezi uzmanı ile ek tetkikler yapılır.
- Kesinin Açılması:
Şüpheli bölgeye ulaşmak için ciltte ve gerekirse alttaki dokularda bir kesi (insizyon) yapılır. Kesi yeri ve boyutu, alınacak doku miktarına ve lezyonun yerine göre değişir. Kanser şüphesi olan bir kitlede, bazen sadece küçük bir parça (insizyonel biyopsi) alınır. Eğer kitle küçük ve erişilebilir durumdaysa, kitle tamamen çıkarılabilir (eksizyonel biyopsi).
- Doku Örneğinin Alınması ve İşaretlenmesi:
Doku alındıktan sonra, laboratuvarda doğru yönlendirme sağlamak için cerrah bazen örnek üstünde işaretlemeler yapar. Örneğin tümörün hangi yüzeyinin kas veya yağ dokusuna komşu olduğunu göstermek, patologun değerlendirmesini kolaylaştırır.
- Dikiş ve Kapatma İşlemi:
Biyopsi alanı, kanama kontrolü yapıldıktan sonra dikilir veya medikal yapıştırıcılar/stapler ile kapatılır. Bu aşamada kozmetik açıdan en iyi sonuç elde etmek için özen gösterilir. Dikiş sonrasında küçük bir pansuman veya sargı uygulanır.
- Dokunun Laboratuvara Gönderilmesi:
Alınan doku, mutlaka etiketlenmiş kaplara konur ve formalin gibi koruyucu çözeltilerde patoloji laboratuvarına yollanır. Eğer ameliyat esnasında hızlı tanı gerekirse, “frozen section” işlemi uygulanarak dokunun dondurulmuş kesitleri mikroskop altında anında incelenir.
Biyopsi Örneği Laboratuvarda Nasıl Analiz Edilir?
Biyopsi işlemiyle alınan doku veya hücre örneği, tanının en kritik aşaması olan patolojik inceleme sürecinden geçer. İşte bu süreç sanki çok değerli bir tabloyu detaylıca incelemek gibidir. Boyut, doku rengi, dokunun yoğunluğu, mikroskopik yapısı ve kimyasal özellikleri mercek altına alınarak hastalığın ne olduğu anlaşılmaya çalışılır.
- Makroskopik İnceleme (Gross İnceleme):
Laboratuvara ulaşan biyopsi örneği ilk olarak gözle ve gerektiğinde basit ölçüm araçlarıyla değerlendirilir. Dokunun boyutu, rengi, yüzey yapısı not edilir. Patologlar, doku üzerinde ince kesitler veya işaretlemeler yaparak hangi bölgelerin daha şüpheli olduğunu belirler.
- Doku İşleme ve Blok Haline Getirme:
Çoğu zaman biyopsi dokusu “parafin blok” hazırlanarak incelenir. Doku, sabitleyici (formalin) içinde belirli bir süre bekletilir, ardından sırasıyla alkol ve ksilol gibi maddelerle suyu alınarak ve yağları giderilerek kurutulur. Böylece doku parafin (mum benzeri bir madde) içine gömülür ve sert bir blok elde edilir.
- Mikrotomla İnce Kesitlerin Alınması:
Elde edilen parafin blok, mikrotom adı verilen aletle genellikle 3-5 mikrometre (insan saç telinin yaklaşık 1/20’si kalınlığında) inceliğinde dilimlenir. Bu dilimler, cam lam (slayt) üzerine yerleştirilir.
- Boyama İşlemleri:
Hücrelerin ve doku bileşenlerinin net görülebilmesi için çeşitli boyalar kullanılır. En yaygın boyama yöntemi “H&E” (hematoksilen-eozin) boyamasıdır. Bu boyalar sayesinde hücre çekirdekleri, sitoplazma ve diğer yapılar farklı renklerde görünür. Böylelikle patologlar, kanser hücrelerine veya iltihap hücrelerine özgü yapıların ayırt edilmesini sağlar.
- Mikroskopik Değerlendirme:
Hazırlanan lamlar mikroskop altında incelenir. Patologlar hücrelerin şeklini, dağılımını, doku mimarisini ve diğer spesifik özellikleri değerlendirir. Gerekirse ek boyama yöntemleri (immunohistokimya, özel enzimatik boyalar) veya genetik testler (FISH, PCR gibi) uygulanarak daha detaylı veriler elde edilir.
- Raporlama:
Yapılan incelemeler sonucu, dokunun iyi huylu (benign) mu yoksa kötü huylu (malign) mu olduğu, eğer kanserse hangi alt tipe ait olduğu, derecesi ve diğer özellikleri hakkında kapsamlı bir rapor hazırlanır. Bu rapor, hastanın doktoruna gönderilir ve tedavi planı bu bilgilere göre şekillendirilir.
Biyopsinin Riskleri ve Komplikasyonları Nelerdir?
Her tıbbi işlemde olduğu gibi biyopside de belirli riskler vardır. Ancak bu riskler, uygun koşullarda ve deneyimli ellerde yapıldığında oldukça düşüktür. Yine de hastaların olası komplikasyonlar hakkında bilgi sahibi olması önemlidir.
- Kanama ve Morarma:
İğne veya bıçak kesisiyle dokuya girildiğinde küçük kan damarları hasar görebilir. Bu genellikle küçük bir sızıntı şeklinde olsa da özellikle karaciğer veya böbrek biyopsisi gibi damardan zengin organlarda daha dikkatli olunmalıdır. Hasta, biyopsi sonrası bölgeyi dinlendirerek ve önerilen süre boyunca ağır egzersizlerden kaçınarak bu riski azaltabilir.
- Enfeksiyon:
İşlem sırasında veya sonrasında biyopsi bölgesine bakteri girebilir. Bu sebeple steril teknikler uygulanır ve gerektiğinde koruyucu antibiyotikler reçete edilir. Enfeksiyon gelişirse kızarıklık, ağrı, ateş gibi belirtiler görülebilir ve tedavi antibiyotiklerle sağlanır.
- Organ Yaralanması:
Özellikle akciğer, karaciğer veya böbrek gibi iç organlardan biyopsi alındığında, çok nadir de olsa iğnenin kontrolsüz bir şekilde başka dokuları zedeleme olasılığı bulunur. Deneyimli uzmanlar ve görüntüleme kılavuzluğu ile bu risk en aza indirilir.
- Alerjik Reaksiyonlar:
Lokal veya genel anestezik maddelere, antiseptik solüsyonlara veya kullanılan başka ilaçlara karşı alerjik reaksiyonlar gelişebilir. Bu nedenle hastanın geçmişi sorgulanır ve gerekli önlemler alınır.
- Pneumothorax (Akciğer Sönmesi):
Göğüs bölgesinden veya akciğer dokusundan biyopsi alınırken nadiren akciğer zarına hava girmesi sonucu “pneumothorax” meydana gelebilir. Bu durumda akciğer bir miktar sönerek nefes darlığı yaratabilir. Ufak boyuttaki pneumothorax’lar kendiliğinden iyileşebilir; büyük olanlarda ise göğüs tüpü yerleştirilerek hava boşaltılması gerekebilir.
- Ciddi Kanama (Hemorajik Şok) ve Diğer Nadir Komplikasyonlar:
Çoğu biyopsi işlemi düşük kanama riski taşır. Ancak bazı vakalarda büyük damarların hasar görmesi ya da kan pıhtılaşma sisteminde sorunlar olması, ciddi kanamalara neden olabilir. Bu oldukça nadir bir durumdur ve öncesinde gerekli testlerle öngörülmeye çalışılır.
Biyopsi Sonrası İyileşme Süresi Ne Kadardır?
Biyopsi işleminin ardından hastalar genellikle kısa sürede normal hayatlarına dönerler. Ancak bu süre, uygulanan biyopsi türüne, hastanın genel sağlık durumuna ve işlem sırasında yaşananlara göre değişiklik gösterebilir.
- İnce İğne (FNA) veya Kalın İğne (Core) Biyopsisi:
Bu işlemler minimal invaziv yöntemlerdir ve çoğu zaman hasta aynı gün taburcu olabilir. Hafif ağrı, bölgede hassasiyet veya morarma dışında kayda değer bir rahatsızlık oluşmaz. Genellikle birkaç günlük istirahat veya hafif tempo önerilir. Ağır spor ya da fiziksel efor gerektiren işlerden ise 1-2 gün uzak durmak faydalı olabilir.
- Endoskopik Biyopsiler:
Mide, bağırsak veya bronşlardan yapılan endoskopik biyopsilerin ardından da hastalar kısa süre içinde günlük yaşamlarına dönebilir. Sedasyon alındıysa, o gün araç kullanılmaması ve yoğun efor gerektiren aktivitelerden kaçınılması önerilir. Çok nadir olarak şiddetli ağrı, kanama veya ateş gibi komplikasyonlar gelişebilir; bu durumda hemen doktorla iletişime geçilmelidir.
- Cerrahi Biyopsiler:
Açık ya da kapalı (laparoskopik) yapılan cerrahi girişimler sonrası iyileşme süresi daha uzundur. Hastanede 1-2 gün kalınması gerekebilir. Kesi yerinin bakımı, dikişlerin veya stapler’ların korunması ve enfeksiyondan kaçınmak için hijyene dikkat etmek önemlidir. Tam iyileşme birkaç haftayı bulabilir, ancak bu süre zarfında doktorun önerdiği şekilde hafif günlük aktivitelere izin verilebilir. Büyük bir cerrahi prosedür söz konusuysa 4-6 haftaya kadar uzayan istirahat süresi gerekebilir.
- Kemik İliği Biyopsisi:
Kalça kemiğinden örnek alınan bu biyopside, işlem genelde lokal anestezi ile yapılır. İşlem sonrası hafif ağrı ve sınırlı hareket kısıtlılığı olsa da çoğu hasta aynı gün evine dönebilir. Ağrıyı hafifletmek için basit ağrı kesiciler yeterli olur.
- Kontroller ve Dikkat Edilmesi Gerekenler:
Biyopsi bölgesinde kızarıklık, şiddetli ağrı, akıntı veya ateş gibi bulgular enfeksiyon belirtisi olabilir. Ayrıca nefes darlığı, göğüs ağrısı gibi beklenmedik belirtiler de (akciğer biyopsisi sonrası pneumothorax ihtimali) ciddiye alınmalıdır. Böyle durumlarda vakit kaybetmeden tıbbi yardım istenmesi önerilir.
Biyopsi Ne Zaman Sağlık Uzmanları Tarafından Önerilir?
Biyopsinin önerilme sebebi, çoğu zaman belirgin bir şüphe veya bulgunun varlığına dayanır. Doktorlar, görüntüleme testleri, kan tahlilleri veya klinik muayene sırasında elde ettikleri bilgiler ışığında, “Bu dokunun yapısını kesin olarak bilmemiz gerekiyor” dedikleri noktada biyopsi kararı alırlar.
- Kanser Şüphesi:
Vücudun herhangi bir bölgesinde hızlı büyüyen, şekil veya boyut değiştiren kitleler, lenf bezleri, cilt lezyonları veya kemik yapılarında ortaya çıkan anormal görünümler söz konusu olduğunda biyopsi sıklıkla akla gelir. Kanser gibi kritik hastalıklarda erken teşhis çok değerlidir ve biyopsi bu alanda altın standarttır.
- Organ Fonksiyon Bozuklukları:
Karaciğer, böbrek veya akciğer gibi organların testlerde ortaya çıkan anormal sonuçları, kalıcı veya açıklanamayan enzim yükseklikleri, iltihap işaretleri ya da kist ve nodüller biyopsi gerektirebilir. Örneğin karaciğer fonksiyon testlerinde uzun süreli yükseklik varsa ve sebep anlaşılamıyorsa, karaciğer biyopsisi yapılabilir.
- Enfeksiyon ve İltihabi Hastalıklar:
Bazı enfeksiyonların kesin tanısı için doku örneği gerekebilir. Tüberküloz veya mantar enfeksiyonları gibi durumlarda, mikrobun doğrudan dokuda gösterilmesi hayati önem taşır. Benzer şekilde romatizmal veya otoimmün hastalıklarda da biyopsi tanıyı netleştirebilir.
- Derideki Şüpheli Lezyonlar:
Ciltte renk veya şekil değiştiren, sınırları belirsizleşen benler, uzun süre iyileşmeyen yaralar, egzama benzeri döküntüler gibi durumlarda deri biyopsisi gerekli olabilir.
- Kronik Hastalıkların Takibi:
Bazı hastalıklarda (örneğin böbrek hastalıkları, transplant organın durumu vb.) tedavinin işe yarayıp yaramadığını ya da hastalığın ilerleme durumunu görmek için düzenli aralıklarla biyopsi alınabilir.
Biyopsi Dışında Teşhis İçin Alternatif Yöntemler Nelerdir?
Biyopsi, kesin tanı için en güvenilir yöntem olsa da bazı vakalarda veya bazı hastalarda alternatif testler ve yöntemler de gündeme gelebilir. Bu yöntemler genellikle daha az invazivdir ancak bazen tanısal doğruluğu biyopsi kadar yüksek olmayabilir.
- Görüntüleme Yöntemleri (Ultrason, MR, BT, PET-CT):
Ultrason gibi basit ve yaygın kullanılan teknikler, kitlelerin varlığını ve yapısını anlamada ilk adımdır. MR, yumuşak doku detayında oldukça başarılıdır; beyin, omurilik veya eklem içi problemlerinde detaylı bilgi sunar. Bilgisayarlı tomografi (BT), kemik yapılar ve bazı kanser taramalarında kullanılır. PET-CT ise kanser metastazlarının veya aktivite düzeyinin değerlendirilmesinde öne çıkar. Ancak bu yöntemler dokunun mikroskop altındaki durumunu gösteremediği için kesin tanı koymada bazen eksik kalabilir.
- Kan Testleri ve Biyobelirteçler:
Kanser şüphesinde kullanılan tümör belirteçleri (örneğin PSA, CA 125, CEA gibi) veya bazı enzim düzeyleri tanı koymayı kolaylaştırabilir. Ancak yüksek ya da düşük çıkması her zaman tam anlamıyla “tanı koydurucu” olmaz. Yine de kontrol ve takipte önemlidirler.
- Sıvı Biyopsi (Liquid Biopsy):
Son yıllarda geliştirilen bir yöntem olup, kanda dolaşan tümör hücrelerinin veya hücre dışı serbest DNA’nın incelenmesine dayanır. Özellikle kanserin nüksü veya tedavinin etkinliği hakkında bilgi vermede umut vaat eder. Ancak klasik biyopsiyi tamamen ikame edecek düzeyde değildir; henüz standart bir uygulama hâline gelmemiştir ve bazı kanser tiplerinde daha etkili sonuçlar vermektedir.
- Endoskopik Görüntüleme ve Spektroskopi:
Özellikle sindirim sistemi kanalı, bronşlar veya mesane gibi organlarda incelemeler endoskopi ile yapılır. Bazı ileri teknoloji cihazlar, dokudaki anormal hücreleri daha erken evrede görsel olarak ayırt etmeye çalışır. Fakat genellikle kesin tanı için hala biyopsi gerekir.
- Elastografi (Ultrason Tabanlı):
Ultrasonun bir türevi olan elastografi, dokunun sertlik yapısını değerlendirir. Örneğin karaciğer fibrozunu derecelendirmede veya meme lezyonlarının sertliğini ölçmekte kullanılır. Buna rağmen “sert” bir dokunun neden sert olduğunu açıklayamayabilir, sadece hekimlere fikir verir.
- Genetik ve Moleküler Testler (Non-invaziv Numuneler Üzerinden):
Tükürük veya idrar testleriyle bazı genetik anormallikler yakalanmaya çalışılsa da bu henüz birçok hastalığın tanısında sınırlı kalmaktadır.
Biyopsi Sonuçları Hastalıkları Tespit Etmede Ne Kadar Doğrudur?
Biyopsi, genellikle en yüksek doğruluk payına sahip tanı yöntemlerinden biridir. Hastalıklı dokunun bizzat incelenmesi, altta yatan patolojiyi neredeyse kesin bir şekilde ortaya koyar. Yine de biyopsinin doğru sonuç verme oranı, pek çok faktöre bağlı olarak değişebilir:
- Örneklemenin Yeterliliği:
Eğer biyopsiyle alınan doku miktarı çok azsa veya yanlış bölgeden örnek alındıysa, patolojik bulgular atlanabilir. Bu durumda “yanlış negatif” sonuçlar ortaya çıkabilir. Örneğin büyük bir tümörün sadece nekrotik (ölü hücreli) kısmına denk gelen biyopsi, tümörün asıl hücresel özelliklerini yansıtmayabilir. Bu nedenle görüntüleme kılavuzluğu ve deneyimli uzmanlar büyük önem taşır.
- Teknik Yeterlilik ve Laboratuvar Koşulları:
Biyopsi sırasında kullanılan araçlar, sterilite, örneklerin taşınması, laboratuvarda kesitlerin hazırlanması ve boyama kalitesi gibi unsurlar sonuçların doğruluğunu etkiler. Kaliteli ve doğru yapılmış teknik işlemler, teşhis gücünü artırır.
- Patologun Deneyimi ve Yorumlama Yeteneği:
Mikroskop altında dokuyu inceleyen uzmanlar, tecrübelerine ve bilgi birikimlerine dayanarak tanı koyarlar. Özellikle nadir veya karmaşık vakalarda deneyimli bir patologun gözlemi, teşhisin doğruluğunu belirgin ölçüde artırır. Bazen, zor vakalarda birden fazla patologun görüşü (konsültasyon) alınabilir.
- Hastalığın Doğası ve Heterojenitesi:
Bazı tümörlerde doku heterojenliği (aynı kitle içinde farklı alt tiplerin bulunması) olabilir. Örneğin bir kitle hem iyi huylu hem de kötü huylu dokular içerebilir. Tek bir biyopsi, bu çeşitliliğin hepsini yansıtmayabilir. Bu durumda ek biyopsiler veya cerrahi çıkarım sonrasında daha kapsamlı inceleme gerekebilir.
- İmmünhistokimya ve Moleküler Testler:
Modern patoloji uygulamalarında, biyopsi örneklerine spesifik antikorlar veya genetik testler uygulanarak tümör tipi, evresi ve tedaviye duyarlılığı belirlenir. Bu ileri incelemeler tanının doğruluğunu artırır ve tedavinin hedef odaklı planlanmasına yardımcı olur.
Biyopsi Neden Kritik Bir Teşhis Aracı Olarak Kabul Edilir?
Biyopsi, tanı sürecinde tıpkı bir “gümüş kurşun” gibi etkilidir; pek çok hastalığın nihai teşhis aşamasında “vazgeçilmez” olarak kabul edilir. Bunun birkaç temel nedeni vardır:
- Hücresel ve Doku Düzeyinde Doğrudan İnceleme:
Kan testleri veya görüntüleme yöntemleri, hastalık hakkında dolaylı bilgiler sunar. Örneğin bir kan tahlilinde enzim seviyesinin yüksek çıkması, bir organın hasar gördüğünü gösterebilir; ultrason veya MR, bir kitle olduğunu işaret edebilir. Ancak bunlar kesin tanı koymak için her zaman yeterli olmaz. Biyopsi, doğrudan hücrelerin ve dokunun yapısına bakma imkânı vererek, “hastalığın gerçek yüzünü” ortaya çıkarır.
- Kanser Teşhisinde Altın Standart:
Kanser gibi karmaşık hastalıklarda, tümörün türünü, derecesini ve hatta genetik mutasyonlarını belirlemek için biyopsi zorunludur. Böylelikle hekim, cerrahi mi yapılacağına, kemoterapiye mi başlanacağına, yoksa radyoterapi ya da immünoterapi gibi hedefe yönelik bir tedavi seçeneği mi uygulanacağına daha isabetli karar verir.
- Kişiye Özel Tedavinin Gelişimi (Moleküler Tanı):
Günümüz tıbbında “kişiselleştirilmiş tedavi” anlayışı giderek yaygınlaşmaktadır. Biyopsi ile elde edilen dokularda yapılan genetik ve moleküler testler, hastalığın hangi ilaçlara daha duyarlı veya dirençli olduğunu gösterir. Özellikle akciğer, meme ve kalın bağırsak kanseri gibi sık görülen kanserlerde, biyopsi sonucuna göre belirlenen hedefe yönelik tedaviler başarı oranını artırır.
- Birçok Hastalık İçin Kapsayıcı Tanı Yöntemi:
Biyopsinin sadece kanser için değil iltihaplı bağırsak hastalıkları, otoimmün hastalıklar, bazı enfeksiyonlar ve cilt hastalıkları gibi geniş bir yelpazede kullanılması, onun teşhiste ne kadar kritik olduğunu kanıtlar. Hatta bazen, farklı hastalıkların benzer belirtileri olduğunda, biyopsiyle bu hastalıklar arasındaki fark netleştirilir.
- Tedavi Sonuçlarını İzleme ve Değerlendirme:
Kemoterapi veya radyoterapi almış bir hasta için, tedavi sonrası biyopsi gerekebilir. Böylelikle tümörün nasıl yanıt verdiği, gerileme veya direnç gelişip gelişmediği anlaşılır. Karaciğer nakli yapılmış bir hastada, nakledilen organın reddedilip reddedilmediği, biyopsiyle net şekilde saptanabilir.





İstanbul'daki Muayenehane Konumu